За последнее десятилетие возраст первых родов значительно увеличился. За этим явлением стоит целый ряд причин: социальных, экономических, климатических и т.д. Мы не станем останавливаться на вопросе «почему биологические часы женщин начали звонить позже?» и не будем говорить о психологических аспектах проблемы. В рамках данного материала мы рассмотрим возможные риски поздней беременности и взглянем в глаза фактам о будущих 35-летних мамах.

Реальные риски беременности после 35
Основным риском поздней беременности было принято считать рождение детей с генетическими отклонениями. Однако последние исследования ученых показывают, что большинство опасений на этот счет несколько преувеличены. Кроме того, современные достижения в области медицины помогают женщинам после 35 выносить и родить совершенно здорового ребенка. Вместе с новыми методами лечения бесплодия и искусственного оплодотворения ситуация для зрелых женщин складывается вполне благоприятная. Однако природу, как говориться, не обманешь, и некоторые риски все же существуют. Среди них наиболее опасными являются:
- снижение возможности забеременеть вследствие развития заболеваний матки (эндометриоз, и т.п.);
- риск не выносить ребенка вследствие изменения структуры коллагеновых и эластиновых волокон, которые обуславливают достаточную плотность и растяжимость тканей;
- у женщин с хроническими заболеваниями сердца , легких, почек и других органов имеется риск начала преждевременных родов;
- в 35-40 лет увеличивается , также повышается угроза наследственных болезней и хромосомных аномалий плода. При поздних родах чаще появляются различные осложнения: недоношенная или переношенная беременность , преждевременное отхождение околоплодных вод, токсикоз во второй половине беременности.
Вопросы читателей
Здравтвуйте! У меня 22 неделя беременности, могут ли у меня подтекать воды на этом сроке 18 October 2013, 17:25 Здравтвуйте! У меня 22 неделя беременности, могут ли у меня подтекать воды на этом сроке? При том что инфекций у меня нет и живот я нигде не травмировала. Обратилась так как нет возможности показаться врачу,а на трусах замечаю мокрые пятна с белым оттенком и не очень приятным запахом. Подскажите пожалуйста как можно точно определить?
Кроме вышеназванных рисков, следует учесть, что изменения в после 35 могут повлиять и на формирование и прикрепление плаценты. В результате функционального недоразвития плаценты может развиться фетоплацентарная недостаточность (состояние, при котором ребенок недополучает питательных веществ и кислорода).
Кроме рисков, связанных с протеканием беременности, существуют еще и риски при родах. Из-за слабой родовой деятельности у женщин после 35 существует определенный риск разрывов мягких родовых путей и, вследствие уменьшения эластичности тканей, кровотечений. К тому же, в 35 лет уже несколько сложнее оправиться от сложных родов или Кесаревого сечения.

Факты о поздней беременности
Согласно исследованиям Международного центра по контролю и профилактике заболеваний, женщины старше 35 лет рискуют потерять ребенка во время беременности лишь на 2% выше чем 25-летние будущие мамы.
Большинство паталогических беременностей прерываются самопроизвольно, на ранних сроках. Поэтому статистика выкидышей у женщин старше 30 немного выше, чем у более молодых мам. Однако статистика исследований плодов после выкидыша говорит о том, что в 35 лет хромосомные патологии провоцируют прерывание беременности в 1% женщин, в 40 - у 3%, в 45 - у 10%.
Мамы после 30-35 лет более осознанно подходят к рождению ребенка, нежели молодые родители, у которых беременность часто возникает незапланированно. Именно поэтому «возрастные» мамы тщательнее следят за своим здоровьем, бережней наблюдают беременность и к родам также готовятся основательнее (). Отсюда и статистика - малыши на свет появляются даже более здоровыми и уравновешенными, чем у 20-летних женщин.

И напоследок…
Специалисты школы медицины Бостонского университета (США) полагают, что женщины, которые рожают детей после 35 лет, могут стать долгожителями. Ученые считают: чем дольше сохраняется репродуктивная функция - тем медленнее стареют другие системы организма. Анализируя данные о долгожительстве женщин, исследователи обнаружили, что многие из тех, кто дожил до 95 лет, родили последнего ребенка именно после 35 лет. Такую ситуацию связывают с тем фактом, что у возрастных родителей повышена мотивация - вырастить детей и помочь им стать на ноги.
Берегите себя, и будьте здоровы!
Дмитрий Белов
Замершая беременность - патология, причины которой пока до конца не изучены. Замершую беременность в медицине называют несостоявшимся абортом. Вероятность развития проблемы не зависит от возраста женщины, ее социального статуса и количества предыдущих беременностей. Причины патологии до сих пор не до конца изучены. По статистике, замершая беременность встречается у каждой 176-й женщины, планирующей стать матерью.
Что представляет собой патология?
Неразвивающаяся беременность - внутриутробная гибель плода, связанная с необратимыми процессами, протекающими в его тканях. У патологии нет ярко выраженных признаков, как, например, у выкидыша. По этой причине важно знать о первых признаках патологии, чтобы своевременно обратиться за помощью к врачу.
Важно! В гинекологии нередко встречается такое понятие, как пустое плодное яйцо. Состояние наблюдается тогда, когда яйцеклетка оплодотворяется и прикрепляется к эндометрию. Однако в самой клетке не содержится эмбриона.
Причины неразвивающейся беременности
Самая частая причина невынашивания ребенка - генные мутации. Именно они в 70% случаев являются причиной гибели эмбриона на сроке до 8 недель. Привести к генетическим сбоям в организме способны многочисленные факторы: хронические или наследственные заболевания, прием наркотиков, употребление алкоголя будущими родителями.
Важно! Во время беременности обязательно следует проходить скрининги, назначенные гинекологом и генетиком. Это исследование позволит обнаружить генные аномалии у ребенка на ранних сроках.
Вероятность несостоявшегося аборта возрастает, если будущая мама не может отказаться от вредных привычек: курения, нерационального питания, употребления спиртных напитков. Спровоцировать различные отклонения у плода способны медикаментозные средства, которые беременная принимает без согласия с врачом.
Поэтому в первом триместре сильнодействующие препараты назначают только в крайних случаях, например при тяжелых инфекционных заболеваниях. После 10 недель беременности формируется прочная плацента, которая защищает плод от внешнего негативного воздействия. В этом случае прием лекарств для него будет не столь опасен.
К другим причинам замершей беременности стоит отнести:
- Резус-конфликт матери и плода. Проблема особенно актуальна для женщин, перенесших многочисленные аборты. Постепенно в организме женщины накапливаются антитела к эмбриону, которые уменьшают вероятность успешного течения беременности.
- Тяжелые инфекционные и вирусные заболевания. Будущие мамы уязвимы перед болезнетворной флорой, поэтому быстро заражаются в период эпидемий. Некоторые заболевания (краснуха, ветрянка, корь) могут не только спровоцировать гибель эмбриона, но и стать причиной физических и умственных отклонений у ребенка в будущем. В таких случаях мама может согласиться на аборт или принять решение о рождении и воспитании особенного малыша.
- Гормональные сбои. Причиной невынашивания ребенка может стать недостаток пролактина или избыток тестостерона. Если до зачатия у женщины наблюдались нерегулярные менструации, об этом нужно обязательно поставить в известность гинеколога.
Факторы риска по развитию замершей беременности:
- старородящие женщины, возраст которых превышает 35 лет;
- многочисленные аборты в прошлом;
- наличие дефектов в строении матки;
- внематочные беременности, диагностированные ранее.
При наличии хотя бы одного фактора риска женщину ставят на особый контроль к гинекологу. В группу риска по аномальной беременности также входят женщины, которые отказываются наблюдаться у специалистов.
Важно! Каждая беременная женщина должна встать на учет к гинекологу на сроке 7-8 недель беременности.
Сроки возникновения замершей беременности

Проблема встречается на любом сроке беременности (даже за несколько дней до родоразрешения). Исследуя статистические данные, медики отметили несколько периодов, наиболее опасных для формирования плода:
- 3-я и 4-я недели с момента зачатия;
- 7-11-я неделя;
- 16-18-я неделя.
После 20-й недели случаи остановки развития ребенка немногочисленны. В подавляющем большинстве проблема встречается на сроке до 14 гестационных недель. Причина аномалии в первом триместре - генетические отклонения и гормональные сбои, во втором-третьем триместрах - инфекционные заболевания.
Симптомы патологии на ранних сроках
Замершую беременность женщина может не заметить сразу, особенно если она не проявляется клиническими признаками. Тем не менее состояние представляет угрозу для жизни женщины, так как разлагающийся плод отравляет организм и наносят вред репродуктивной системе. Однако при внимательном изучении своего состояния женщина может отметить следующие признаки, характерные для неразвивающейся беременности:
- Аномальные выделения. Организм женщины пытается самостоятельно избавиться от плода после его гибели. В течение 48 часов у нее могут наблюдаться беловатые выделения обычной консистенции. После этого в слизи появляются кровянистые прожилки. Постепенно кровотечение становится все более обильным.
- Изменение интенсивности токсикоза. После имплантации плодного яйца многие женщины ощущают у себя рвотные позывы. Они связаны с повышенным продуцированием ХГЧ. Если плод погибает, то выработка гормона прекращается. Через день женщина может почувствовать облегчение состояния. Через 4-6 дней после гибели плода признаки токсикоза исчезают вовсе. Не всегда данный симптом указывает на патологические процессы в организме. Интенсивность токсикоза может уменьшаться в результате физиологического привыкания женщины к плоду.
- Ухудшение общего самочувствия. Длительно разлагающийся в теле женщины эмбрион провоцирует интоксикацию организма. Вначале состояние напоминает простуду и сопровождается усталостью, упадком сил. Через две недели появляются более яркие признаки патологии: головокружение, тревожность, спазмы в животе, температура.
- Резкие изменения базальной температуры. У беременных женщин показатель находится на уровне, превышающем 37 градусов. После того как плод гибнет, отметка на термометре падает до 36,7 градусов, а в момент разложения эмбриона повышается до 37,5 градусов.
Симптомы патологии на поздних сроках беременности
Со второго триместа к перечисленным симптомам замершей беременности присоединяются и другие проявления. Яркая клиническая картина проблемы связана с тем, что плод имеет крупные размеры.
К основным проявлениям неразвивающейся беременности во втором-третьем триместрах относят:
- отсутствие шевелений плода более 24 часов;
- тянущие боли в животе;
- подтекание вод с неприятным гнилостным запахом.
Отсутствие шевелений у плода может также сигнализировать о недостаточном поступлении к нему кислорода. Ситуация происходит при обвитии шеи или туловища ребенка пуповиной. Если женщина своевременно обратится к врачу, то малыша можно будет спасти от удушья.
Один из характерных признаков замирания беременности на поздних сроках - изменение размера груди. Если ЗБ возникла до 25-й недели, то грудь возвращается к прежним размерам уже через несколько дней. На более поздних сроках после гибели плода возможно выделение молозива из желез.
После гибели плода в размерах уменьшается не только грудь, но и живот. Это связано с тем, что после трагедии сокращается количество околоплодных вод. Перечисленные признаки будут наблюдаться у женщины через один-два дня после смерти плода. На поздних сроках беременности организм пытается избавиться от погибшего ребенка уже на 4-5-й день.
Диагностика замершей беременности
Обследование при замершей беременности включает в себя следующие виды процедур:
- визуальный осмотр гинеколога;
- забор крови на ХГЧ;
- измерение базальной температуры
Первые два способа считаются основными в выявлении признаков замершей беременности, остальные - вспомогательными.
Важно! Если до 7-й недели имеются подозрения на замершую беременность, то аборт откладывают до повторного ультразвукового исследования. Может случиться так, что аппарат не обнаружил жизненных функций эмбриона или врачом была допущена ошибка при расчетах сроков зачатия.
Признаки замершей беременности по УЗИ:
- ранний срок - неправильное расположение плодного яйца или его повреждение;
- поздний срок - отсутствие сердцебиения у плода и несоответствие его размеров сроку.
Данных УЗИ недостаточно для постановки окончательного диагноза - ЗБ. Из-за гормональных сбоев и психологических нагрузок у женщин задержка развития плода может составлять до четырех недель. В этом случае проводят повторное УЗИ через две недели. Если плод не увеличился в размерах, то это означает, что он мертв.
Лечение патологии

Популярный способ освобождения полости матки от мертвого плода - медикаментозный аборт. В России он проводится на сроке до 9 недель беременности, в странах Европы - до 12. Для терапии используются препараты мифепристон и мизопростол. Этот метод дает действенный результат, но имеет перечень противопоказаний:
- нарушение свертываемости крови;
- тяжелая анемия;
- почечная и печеночная недостаточность;
- внематочная беременность.
Если замершая беременность диагностирована на 13-22-й неделе, то прибегают к искусственной стимуляции родов посредством одного из методов:
- Интрамиальный. В плодный пузырь вводят 20-процентный раствор хлористого натрия при помощи тонкой иглы.
- Изолированный. Введение во влагалище мифепристона или мизопростола с пероральным приемом одного из препаратов.
Если вышеперечисленные способы удаления плода не принесли результатов или имеют противопоказания для проведения, то врачи прибегают к наложению груза на предлежащий отдел плодного пузыря.
В третьем триместре от умершего плода избавляются посредством искусственных родов. Выполнять кесарево сечение в этом случае запрещается, так как может произойти инфицирование крови. Женщина должна будет родить погибшего ребенка без наркоза в экстренном порядке.
После проведенного лечения женщине будет необходимо придерживаться следующих правил:
- Принимать гормональные препараты для скорейшего восстановления эндометрия.
- Пить антибиотики для предупреждения инфицирования эндометрия. Назначаются препараты группы макролидов или цефалоспоринов.
- Проходить физиотерапевтические процедуры, направленные на регенерацию поврежденных тканей матки.
- Принимать препараты для укрепления иммунной системы.
Еще один способ удаления плодного яйца - выскабливание. При сроке до 12 недель допустима вакуумная аспирация матки. Стандартная процедура выскабливания проводится только в крайних случаях, так как она может привести к необратимым повреждениям эпителия.
Показания к проведению традиционного выскабливания:
- неэффективность медикаментозной терапии;
- очищение матки от остатков плода после неполного выкидыша.
Выскабливание назначается женщинам после УЗИ, анализа крови и электрокардиограммы. Обязательна предварительная консультация с врачом, который будет выполнять анестезию.
Ход проведения процедуры выскабливания:
- Внутривенно женщине вводится наркоз, который начинает действовать в течение нескольких секунд.
- Половые органы обрабатываются антисептическими средствами.
- Врач с помощью зеркала фиксирует шейку матки щипцами и расширяет цервикальный канал.
- Процедура очищения выполняется кюреткой, оснащенной петлей на конце. С помощью нее выскабливаются все слизистые оболочки шеечного канала и матки.
- После выскабливания в полость матки вводят препараты, стимулирующие сокращение. Обработанная зона обеззараживается йодовым раствором.
После окончания операции все фиксирующие гинекологические инструменты удаляются. На живот женщине кладут холод, который способствует сужению мелких сосудов и приводит матку в тонус. Менструальный цикл у женщины должен восстановиться спустя 6-7 недель после выскабливания. Операцию разрешено проводить до второго триместра (реже на более поздних сроках).
Последствия замершей беременности
Прерывание беременности - стресс для женского организма, независимо от выбранного способа лечения впоследствии. Восстановиться после операции полностью можно будет только спустя 6 месяцев. На протяжении этого времени женщине нужно будет пить гормональные средства.
Осложнения после замершей беременности:
- Психологическая травма, связанная со страхом неудачного течения следующих беременностей или невозможностью зачатия ребенка.
- Бесплодие. Чтобы предупредить развитие осложнения, необходимо соблюдать рекомендации врача и регулярно обследоваться у гинеколога. Симптомы для неотложного визита к гинекологу - повышение температуры, сильные влагалищные кровотечения.
- Воспалительные заболевания полости матки. Осложнение часто развивается после традиционного выскабливания. Во время операции удаляются слизистые оболочки детородного органа, что делает его более уязвимым перед болезнетворной флорой.
- Спаечные процессы. Воспаление матки приводит к тому, что отдельные ее участки склеиваются между собой. Деформация полости органа в дальнейшем становится причиной бесплодия.
Профилактика неразвивающейся беременности

Каждая пара, планирующая ребенка, должна предварительно пройти комплекс исследований, который включает в себя анализ крови на инфекции, УЗИ органов малого таза, генетические тесты. Рекомендуется воздержаться от зачатия в том случае, если менее 6 месяцев назад один из партнеров переболел краснухой, ветряной оспой или тяжелой формой гриппа.
К другим мероприятиям, направленным на профилактику замершей беременности, относят:
- выполнение профилактических прививок;
- посещение генетика;
- нормализацию гормонального фона;
- ведение здорового образа жизни;
- воздержание от перелетов в первые месяцы с момента зачатия.
При правильном планировании вероятность успешного течения беременности составляет около 90%. Это относится и к тем случаям, когда женщина перенесла неудачные попытки выносить ребенка в прошлом. Важно не игнорировать визиты к многопрофильным специалистам, которые составят грамотный план лечения после замершей беременности.
Иногда приходится планировать беременность уже после 35 лет. Существуют ли риски, связанные с деторождением в зрелом возрасте? Да, но это не повод отказываться от своей цели – стать мамой.
Позднее материнство имеет свои неоспоримые плюсы. Вы финансово обеспечены и обладаете достаточным жизненным опытом, чтобы воспитать прекрасного ребенка. Осознанное материнство - это готовность изменить свою жизнь, перестроить семейные отношения в пользу нового члена семьи. Именно женщина определяет готовность к материнству (речь идет о плановой беременности).
К сожалению, чем старше будущая мама, тем выше риски невынашивания и развития патологии плода. Можете ли Вы изменить свой генетический материал? Пока таких методов лечения не найдено, но надеемся, что скоро можно будет решить и эту проблему.
Конечно, мы можем помочь Вам стать матерью и в 50 лет, но вероятнее всего для этого придется использовать донорскую яйцеклетку.
Перед планируемой беременностью, даже если Вы с гинекологической точки зрения абсолютно здоровы, стоит посетить врача акушера-гинеколога. Оно включает в себя не только сдачу анализов на инфекции и гормоны крови, отвечающие за репродуктивную функцию, но и анализ крови на метаболические процессы, биохимию, содержание витаминов в организме. Только после коррекции нарушений можно планировать беременность.
Если до 35 лет ставят после 1 года половой жизни без предохранения и начинают искать причину неудач, то после 38 лет необходимо обратиться к врачу репродуктологу уже через 6 месяцев.
Почему яйцеклеток с возрастом становится меньше?
У каждой женщины генетически закладывается определенное количество яйцеклеток. С началом менструации каждый месяц расходуется несколько яйцеклеток. Механизм овуляции довольно сложен. Сначала в рост идут несколько клеток, большая часть из них погибает еще до момента овуляции, но непосредственно в овуляции участвует 1 и редко 2 яйцеклетки. Так при начале менструального цикла в 13 лет к 35 годам уже израсходовано 264-300 яйцеклеток.
Мутации. Женская яйцеклетка в норме содержит 22 аутосомы и половую Х хромосому, сперматозоиды также содержат 22 аутосомы и половую Х или У хромосому (пол будущего ребенка определяет отец). Таким образом, женские и мужские половые клетки содержат половинный набор хромосом. В процессе «уменьшения» количества хромосом (в обычной клетке их 46, в половой 23) могут возникать ошибки. Так может произойти зачатие ребенка с синдромом Дауна, если в яйцеклетке осталась 1 лишняя хромосома в 21 паре (т.е. общее число хромосом в яйцеклетке составит 24, а не 23). Большинство генетических нарушений связывают с патологией генетического материала половых клеток. Однако, мутации могут возникать de novo и в том случае, если в оплодотворении участвовали генетически нормальные гаметы.
Уже на врачи, занимающиеся планированием беременности или лечением бесплодия, расскажут Вам о возможных рисках протекания беременности.
Мы предпочитаем поддерживать контакт с каждой пациенткой, находить к ней индивидуальный подход, своевременно оказывать ей профессиональную медицинскую помощь и психологическую поддержку при столкновении с любыми трудностями.
С какими рисками связана поздняя беременность?
В первую очередь, мы хотим Вам сказать, что беременеть женщина может до наступления . Пока есть здоровые яйцеклетки, Вы можете родить своего генетического ребенка. Однако с возрастом организм любого человека, независимо от пола, претерпевает изменения и, к сожалению, не обновляется. Перенесенные заболевания, психологические нагрузки, экологическая обстановка и многие другие факторы оказывают неблагоприятное влияние на организм.
Перед планированием беременности после 35 лет необходимо пройти более углубленные обследования, включая генетические исследования. И в течение всех 9 месяцев беременности Вы будете находиться под непрерывным наблюдением наших врачей акушеров-гинекологов. Во время наблюдения по беременности Вам будет предложено проведение специальных тестов и анализов по раннему выявлению патологии плода (пренатальные тесты) и,конечно, диагностика развития плода.
Вынашивание беременности у женщин старше 35 лет может проходить как очень легко, так и иметь осложнения. При хорошем соматическом здоровье с вынашиванием не будет никаких проблем. Мы знаем немало примеров, когда желание женщины родить ребенка побеждало много недугов и рождались здоровые дети.
Безусловно, определенные риски существуют, и их процент немного превышает средний, но все же это не повод отказывать себе в счастье материнства.
Итак, после 35 лет повышаются следующие риски:
- Хромосомная патология. У зрелых женщин увеличивается шанс рождения ребенка с нарушенным хромосомным набором. Так, малыши с синдромом Дауна рождаются у мам 25 лет в 1 случае на 1250 родов, 35 лет - в 1 случае из 400 родов, старше 40 лет - в 1 случае из 30.
- Самопроизвольное прерывание беременности. Столь роковое событие, как выкидыш, может коснуться даже самой юной девушки. Однако у женщин после 35 лет этот риск возрастает до 20%-30%, а после 40 лет - до 80%. Самопроизвольный аборт у женщин старшей возрастной группы происходит преимущественно до 13 недели беременности по причине различных хромосомных, генных мутаций плода и патологии свертывающей системы крови мамы.
- Неправильное расположение плаценты. Предлежание плаценты - относится к акушерской патологии, при которой плацента частично или полностью перекрывает область внутреннего зева шейки матки. Данное состояние требует особенного подхода во время беременности и родов, т.к. отслойка плаценты может сопровождаться большой кровопотерей. Если ваш возраст составляет 35-40 лет, риск отслойки плаценты повышается в несколько раз. Наиболее часто встречается низкое расположение плаценты. Как правило, миграция плаценты завершается до 24 нед. беременности, что уменьшает риск акушерского кровотечения.
- Гестоз и диабет беременных. Дамы старше 35 лет более склонны к нестабильности артериального давления, а при наличии повышенного веса к развитию гестационного сахарного диабета. Обе патологии относятся к акушерским осложнениям и могут пагубно сказаться на здоровье матери и жизнедеятельности плода. Возможные проявления: преждевременные роды, нефропатия, мертворождение, развитие диабета и хронической внутриутробной гипоксии плода, отказ от самопроизвольного родоразрешения в пользу кесарева сечения. Постоянно находясь под чутким контролем специалиста, вы сможете отслеживать показатели своего давления и сахара в крови, а значит, избежите тяжелых последствий данных нарушений.
- Преждевременные роды и дефицит массы тела новорожденного. У взрослых мам существенно повышается риск преждевременной родовой деятельности, в результате чего они рожают младенцев, едва достигающих 2,5 кг веса. Отслеживая динамику развития беременности с участием грамотного акушера -гинеколога нашей клиники, вы сведете этот риск к минимальному порогу.
Несмотря на то, что все эти риски вполне реальны, вы можете предотвратить их при помощи корректной подготовки к беременности. Мы также настоятельно рекомендуем вам выбрать для себя опытного куратора беременности - врача акушера-гинеколога.
Раннее наблюдение (постановка на учет по беременности) позволит выявить нарушение развития плода на ранних сроках и позволит решить вопрос о прерывании беременности по медицинским показаниям.
Если патология имеет место, вы сможете подготовиться к качественному уходу за малышом с ограниченными возможностями, либо вовремя принять решение о прерывании беременности.
Пренатальный скрининг

Беременные женщины вынуждены проходить массу рутинных анализов на протяжении всего срока. Это биохимические анализы крови, контроль сахара в крови, контроль анализов мочи и т.д. Это необходимо для наблюдения за состоянием здоровья беременной женщины и проведения ранней коррекции нарушений.
Для раннего выявления патологии плода ученые выявили маркеры, которые указывают на возможность развития патологии у плода.
Скрининг рекомендован ВОЗ каждой беременной женщине. Если в результате него Вы получили какой-либо негативный ответ, наши опытные врачи-генетики помогут Вам принять правильное решение относительно дальнейшего сохранения беременности.
PRISCA 1. Пренатальный скрининг, который проводится в первом триместре с 10 по 12 недели беременности, включает в себя УЗИ и анализ крови: РАРР-А (белок А-плазмы, ассоциированный с беременностью) и свободный b-ХГЧ (хорионический гонадотропин человека). С помощью ультразвуковой диагностики, доктор проверит толщину воротникового пространства плода и сопоставит данный показатель с результатами двух остальных анализов. Комбинированные результаты помогут определить синдромы Дауна, Эдвардса, Патау. Анализатор делает математический обсчет данных и выдает результат о возможных рисках данных заболеваний.
PRISCA 2. Скрининг трисомий, выполняемый во втором триместре беременности. Состоит из анализов на АФП (альфа-фетопротеин), ХГЧ и свободный эстриол. Позволяет быстро и точно идентифицировать хромосомные нарушения, дефекты нервной трубки (анэнцефалия, расщелина позвоночника и др.), акушерские осложнения у матери (например, развитие фето-плацентарной недостаточности).
На сегодняшний день разработан еще один пренатальный скрининг, который дает прогноз о возможности осложнений протекания беременности.
Неинвазивный генетический скрининг - с 9-10 недель можно использовать генетический развернутый скрининг, позволяющий выявить всевозможные у плода, в том числе и его пол. Результат данного неинвазивного теста заменяет инвазивные методы диагностики, такие как биопсия хориона и амниоцентез. Данный тест проводят по анализу крови супруги и крови (или слюны) супруга.
При обнаружении рисков развития у плода патологии Вам необходима консультация генетика.
Если результаты данных тестов вызывают у вас тревогу, Вы можете пройти дополнительные углубленные исследования, чтобы подтвердить или исключить конкретную патологию.
Инвазивные методы диагностики патологии плода:
- Биопсия хориона - предполагает забор ткани хориона для ее генетического исследования на возможные дефекты развития плода. Это исследование проводят с 11 до 13 недель беременности. Техника проведения - под ультразвуковым контролем игла вводится через матку в место расположения хориона и путем биопсии проводят забор ткани.
- Амниоцентез - анализ амниотической жидкости с последующим генетическим исследованием. Данный метод проводят на больших сроках беременности.
Техника проведения: Через матку под ультразвуковым контролем игла вводится через плодный пузырь и аспирируется околоплодная жидкость. По околоплодной жидкости можно установить также группу крови плода и резус фактор и генетические нарушения у плода.
- Кордоцентез - предусматривает забор венозной крови из пуповины плода и ее дальнейшее исследование, позволяющее достоверно определить проблемы ребенка. Этот анализ актуален в случае, если результаты амниоцентеза и биопсии хориона дали сомнительный результат или не выполнены по причине позднего срока беременности.
Конечно, инвазивные методы исследования являются травматичными и могут вызвать осложнения вплоть до прерывания беременности, но процент осложнений составляет не более 2-3 %.

Независимо от вашего возраста, Вы должны тщательно готовиться к наступлению беременности и тщательно заботиться о своем здоровье на протяжении всего ее срока.
Особенно внимательно стоит следить за своим питанием и весом. Вы получите персональные рекомендации нашего врача относительно того, какой нормы набора массы вам следует придерживаться.
Усредненные нормативы таковы:
- Ежедневно принимайте до планируемой беременности витамины, которые обеспечат вас необходимым количеством фолиевой кислоты (0,4 мг в сутки). Это поможет вам предотвратить некоторые врожденные дефекты плода;
- Придерживайтесь сбалансированной диеты, включайте в свое меню мясо, рыбу, морепродукты, молочные и кисломолочные продукты, злаки, крупы, овощи, фрукты и орехи;
- Подвергайте свое тело умеренным физическим нагрузкам. Идеально подойдет гимнастика или йога для беременных;
- Откажитесь от вредных привычек и избегайте пассивного курения;
- Если вы не можете бросить курить самостоятельно, обратитесь за помощью к врачу. Вы должны оставить пагубную привычку как можно раньше - это обеспечит вам гарантию правильного развития ребенка. Даже если вам удается сделать это не сразу - избавиться от курения имеет смысл даже на поздних сроках;
- Используйте только те медикаментозные препараты, которые были назначены Вам врачом. Ни в коем случае не прибегайте к так называемому «народному лечению», не согласовав его со специалистом.
Помимо всего прочего - прогулки на свежем воздухе, положительный настрой, достаточный отдых и сон, исключение любых раздражающих психику факторов - обязательное условие для нормального вынашивания малыша после 35 лет. И не следует стесняться обращаться к врачу даже с незначительными симптомами, которые тревожат вас. Своевременное обращение к специалистам иногда дает возможность предупредить развитие серьезных осложнений, поэтому даже с любыми подозрительными признаками сразу обращайтесь к врачу.
Дополнительная информация
среда, июля 29, 2015 - 14:38
Замершая беременность - это прекращение развития плода и его гибель. Как ни странно, но первый вопрос, который задают на УЗИ в женских консультациях или центрах планирования семьи: «Будете ли оставлять ребенка?». В общем-то, медиков можно понять. В среднем на гинекологическом отделении больницы в день делается по 10-15 абортов. Видимо, несмотря на доступность контрацептивов, с их использованием у нас проблемы.
После жизнерадостного ответа: «Конечно, буду сохранять!», глаза врача-узиста явно добреют. Начинается исследование . Те счастливые мамочки, у кого все хорошо, радостно бегут домой, зажав в руке первую фотографию своего малыша. Но бывает и по-другому…
Замершая или неразвивающаяся беременность может случиться у любой женщины. Повышенный риск замершей беременности наблюдается у женщин старше 35-40 лет, а также у женщин, уже однажды перенесших замершую беременность.
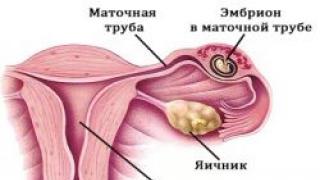
После зачатия оплодотворенная яйцеклетка (плодное яйцо) прикрепляется к стенке матки с помощью сосудов, но иногда, к сожалению, может произойти так, что беременность прекращает развиваться.
Стоит понимать, что Вы не одни с такой проблемой. Около 15 процентов беременностей, как это ни печально, заканчиваются остановкой развития плода. В данной статистике очень серьезную роль играет возраст мамы. В 20 лет процент замерших беременностей составляет около 10 процентов, в 35 лет - около 20 процентов, а в 45 лет - уже около 50 процентов.
Но надо знать главное - 80-90 процентов женщин после замершей первой беременности удачно рожают здоровых детей!
Причины
Каждая женщина, столкнувшаяся с проблемой замершей беременности, задает вопрос, почему это случилось именно с ней. Существует целый ряд возможных причин замершей беременности, однако причину каждого конкрентного случая часто так и не удается установить.
Итак, наиболее распространенные причины замершей беременности это:
1. Генетика Самой частой причиной замершей беременности являются генетические отклонения у плода, которые появляются при слиянии мужской и женской половых клеток. Эти нарушения могут быть связаны с генетическими нарушениями у самих родителей, а также могут вновь образовываться в момент оплодотворения. Природа сама не дает развиваться «больному» эмбриону и беременность. Это и есть пресловутый «Естественный отбор».
Вспомним наших прабабушек, у которых из множества беременностей часть заканчивалась выкидышами, в основе которых наверняка лежали и неразвивающиеся беременности. Просто во времена отсутствия УЗИ поставить этот диагноз было сложнее. Многие рожденные дети также умирали, не выдержав существования в окружающей среде. В результате выживали лишь сильнейшие, укрепляя здоровье нации.
Сейчас во многих странах мира тоже не стремятся сохранять первую беременность, если она протекает с признаками угрозы прерывания у женщины без явных на то причин. Дают возможность произойти выкидышу с последующим обследованием, выявлением или исключением возможных причин и дальнейшим планированием беременности.
2. Гормоны Причина замершей беременности может крыться в нарушениях гормонального фона женщины. Помимо нарушений в работе яичников, причиной могут быть и патология щитовидной железы, надпочечников, сахарный диабет и т.д. Прежде, чем планировать беременность, вам необходимо сдать анализы на гормоны и если потребуется - пройти лечение, таким образом, вы снизите вероятность замершей беременности в будущем. При выявлении гормональных причин беременность планируют на фоне приема гормонов.
Во время беременности гормональный фон сильно меняется и выявить возможные неполадки в нем становится уже практически невозможно.
3. Инфекции Особенно опасно и обострение уже имеющихся инфекционных заболеваний, и заражение ими в период беременности. Заражение некоторыми из них (например ветряной оспой и краснухой) может привести не только к замершей беременности, но и, что самое ужасное, аномалиям развития у плода. И тогда придется уже решать вопрос о прерывании беременности.
Как избежать замершей беременности вследствие обострения или заражения инфекционным заболеванием? Во-первых, следует посмотреть свою детскую медицинскую карту или узнать у родителей (если сами не помните) о том, были ли вами перенесены в детстве такие заболевания, как краснуха и ветрянка. Если нет, и к тому же входите в группу риска (работаете с детьми), то во избежание заражения ими и как следствие замершей беременности или выкидыша, лучше за 3 месяца до планирования беременности сделать от них прививки. Если у вас имеются ИППП (инфекции, передаваемые половым путем), то следует, прежде всего, избавиться от них и уже потом планировать беременность.
4. Система свертывания крови Плодное яйцо, эмбрион, плод связаны с маткой при помощи тончайших сосудов, такой своеобразной паутиной, которую на ранних сроках беременности называют хорионом, а после 16 недель плацентой.
Так вот, плацента – это сосудистый орган, состоящий из микрососудов и принципиально важно, чтобы эти микроскопические сосуды были проходимы для крови, несущей питательные вещества и кислород эмбриону и плоду. Если в этих сосудах происходит тромбоз, то работа плаценты нарушается, питание эмбриона прекращается и происходит его гибель. Самой частой причиной тромбоза микрососудов плаценты является густая кровь (выявленная в крови гиперкоагуляция).
При этом в обычной жизни у молодой женщины может не отмечаться ни тромбозов, ни инсультов и инфарктов. Дело все в том, что сама беременность отчасти повышает свертываемость крови, готовя женщину к возможным кровопотерям, например в родах. Поэтому, если у женщины есть предрасположенность к сгущению крови, то беременность провоцирует патологическую свертываемость и при этом мишенью становятся именно сосуды микрокаллибра, а именно хорион и плацента.
В последние годы именно эта причина «Синдрома потери плода» активно изучается во всем мире и в нашей стране. Мы уже знаем и умеем выявлять причины, которые приводят у женщин к такому патологическому свертыванию крови и можем на них влиять. Главное вовремя обратить внимание и обследоваться, особенно тем, у кого в роду были инсульты, инфаркты или тромбозы у родственником в молодом возрасте.
При этом причины могут быть как наследственные: различного рода мутации генов, кодирующих факторы свертывания крови, так и приобретенные. Врач назначит такой пациентке обследование на мутации тромбофилии (тромбофилия – склонность к тромбозам), а также на выявление Антифосфолипидного синдрома и определение концентрации гомоцистеина в крови.
4. Многоплодные беременности и беременности после ЭКО: часто сопровождаются гибелью одного или даже всех эмбрионов
4. Аборты Если женщина перенесла в своей жизни хотя бы один аборт (сюда же относятся чистки после замершей беременности или выкидыша), ей стоит проверить состояние эндометрия. К сожалению, очень часто после хирургических вмешательств он «лысеет». Тогда плоду просто не к чему прикрепится или банально не хватает питания, что ведет к очередной неудачной попытке выносить беременность.
Довольно часто с помощью гормональной терапии эндометрий удается, если не восстановить, то хотя бы улучшить его структуру. Проводить такую терапию лучше под руководством грамотного врача, иначе можно сбить себе всю гормональную систему, напрочь «убив» овуляцию.
Другим последствием чисток может быть эндометриоз, когда эндометрий начинает расти не только там, где ему положено – внутри полости матки, а выходит за эти границы. Результатом может оказаться бесплодие, т.е. невозможность забеременеть.
5. Лекарства Абсолютно точно в период планирования и самой беременности (во избежание выкидыша и замершей) не стоит применять лекарственных препаратов без назначения врача. И прежде, чем начинать их прием следует внимательно прочесть инструкцию к препарату, возможно там в противопоказаниях есть беременность. К тому же, у многих лекарств есть свойство долго выводиться из организма. Будущая мама может и не знать о том, что наступила беременность и принимать какое-либо лекарство и как результат - замершая.
Но, между тем, замершую беременность вред ли вызовет прием лекарственных препаратах на очень ранних сроках - 7-10 дней со дня оплодотворения яйцеклетки, так как в этот период между будущим ребенком и его матерью нет тесной связи. А после 8-10 недель ребенка от воздействия препарата частично защищает плацента и, соответственно, число замерших беременностей на больших сроках несколько снижается.
6. Окружащая среда Если вы работаете на вредном производстве или живете в неблагоприятном районе, то у вас также повышенный риск замершей беременности.
Естественно непоправимый вред развивающемуся эмбриону могут нанести курение, алкоголь и наркотики. По словам врачей, работающих в больницах, в крупных городах явно наблюдаются «волны» замерших беременностей. В разгар такой волны в день на отделение может поступать по 7-10 человек с диагнозом «замершая беременность», а потом затишье – и неделями никого. Периодичности у таких волн нет. Что это? Какие-либо выбросы или что-то еще? Неизвестно. Врачи только констатируют факт. Видимо, человечество все-таки начинает расплачиваться за свою техногенную деятельность
6. Другие заболевания матери и отца (сахарный диабет, ревматоидный артрит…), аномалии строения матки, избыточная масса тела матери и тд.
Симптомы
К сожалению, замершая беременность на раннем сроке может никак не давать о себе знать. Позднее же, симптомами замершей беременности на раннем сроке у женщины могут стать схваткообразные боли и мажущие кровянистые выделения. Это обычно происходит при начале отслойки плодного яйца, то есть начинающемся выкидыше. К субъективным симптомам замершей беременности на раннем сроке также можно отнести резкое прекращение токсикоза (если он был). Также может пройти болезненность молочных желез и снизиться базальная температура. Обычно эти симптомы замершей беременности не остаются без внимания женщины. Замершая беременность на поздних срокаххарактеризуется отсутствием шевелений ребенка.
Диагностика
- анализ крови на ХГЧ – несоответствие сроку беременности, отсутствие роста концентрации или ее снижение в динамике;
- осмотр у гинеколога - отсутствие роста размеров или не соответствие размеров матки сроку беременности;
- УЗИ отсутствие сердцебиения эмбриона/плода, отсутствие эмбриона, несоответствие размеров матки, плодного яйца сроку беременности.
Тактика
Обычно замершая беременность заканчивается выскабливанием полости матки в стационарных условиях. Но на ранних сроках возможно провести вакуум аспирацию или вызвать выкидыш при помощи определенных медикаментов (под наблюдением врача).
Беременность после замершей беременности
Врачи рекомендуют планировать беременность после замершей беременности через полгода. За это время для профилактики в будущем случаев замершей беременности проводится диагностика и лечение. Стандарта для лечения нет, все зависит от причины, которая вызвала замершую беременность. Но абсолютно всем желательно сдать некоторые анализы и пройти обследования.
ООбследования при подготовке к беременности
1. Оценить, не было ли воздействия вредных факторов (лекардства, окружающая среда, другие заболевания на ранних сроках и тд.);
2. Изучить наследственность у родственников: были ли потери беременностей у ближайших родственников у обоих супругов, были ли инсульты, инфаркты и тромбозы в молодом возрасте до 50 лет;
3. Анализ на инфекции, передаваемые половым путем, TORCH инфекции (токсоплазма, герпес, краснуха, цитомегаловирус);
4. Оценка гормонального профиля;
5. Оценка состояния системы свертывания крови (гемостаза)- скрининг тесты-гемостазиограмма+Ддимер+ВА+Парус-тест, при выявлении нарушений – определение причин их вызывающих (АФА, АТ к кофакторам фосфолипидов, гомоцистеин, мутации и полиморфимзмы генов, предрасполагающие к тромбофилии).
6. УЗИ органов малого таза;
7. Консультация генетика с определением кариотипа родителей;
8. Оценка совместимости партнеров.
Женщине, пережившей такое состояние, как замершая беременность, лечение может и не потребоваться вовсе, если все результаты анализов будут в норме. Как мы уже писали ранее, замершая беременность, чаще всего, случается из-за генетической ошибки, которая вряд ли когда-то еще повторится...
Но если замершая беременность случилась уже не в первый раз (в нашей стране это называется «Привычное невынашивание», а во всем мире «Синдром потери плода»), то лечение, скорее всего, в любом случае понадобится.
Клинический пример №1
Пациентка Н, 29 лет обратилась с жалобами на невынашивание беременности.
Из анамнеза: невынашивание беременности в течении 6 лет: 5 из них- замершие беременности, 3-самопроизвольные выкидыши.
По результатам обследования исключены основные причины невынашивания: гормональный, инфекционный профиль - в пределах нормы, исследована система комплекса гистосовместимости, кариотип с абберациями обоих суругов, УЗИ - в разные фазы цикла, гистероскопия матки - без отклонений.
При исследовании системы гемостаза обнаружена мультигенная тромбофилия (гомозиготная форма мутации MTHFRC677T, два гомозиготных полиморфизма - «675 4G/5G» PAI-1 и «163G/Т» в гене A-субъединицы FXIII);
Повышение АТ к аннексину V; при этом активация свертывания крови: повышены маркеры ДВС-синдрома. На фоне терапии, которая проводилась амбулаторно, наступила запланированная беременность завершившаяся рождением здорового младенца при доношенной беременности.
Анализ данного клинического примера позволяет сделать следующие выводы:
Всем пациенткам с рецидивирующим невынашиванием показано обследование на причину репродуктивных потерь перед планированием беременности;
Наряду с другими известными специалистам причинами невынашивания беременности (гормональные нарушения, воспалительные заболевания и др.) на ранних сроках необходим скрининг- исследование – гемостазиограмма с маркерами РКФМ и Д- димером, волчаночным антикоагулянтом (ВА);
Это позволит исключить или выявить причину потери беременности и влиять, что важно для предотвращенния рецидива невынашивания.
Клинический пример №2
Пациентка Н., 27 лет обратилась с жалобами на невынашивание беременности.
Из анамнеза: пациентка госпитализирована в род.дом с урежением шевелений плода в течении дня. В род.доме при поступлении - у плода установлена брадикардия, в связи с чем пациентка родоразрешена путем операции кесарево сечение в экстренном порядке. Ребенок умер внутриутробно. Смерть морфологически здорового плода наступила от асфиксии. Тромбоз сосудов пуповины.
Семейный анамнез – у бабушки инсульт в 65 лет.
Соматический анамнез не отягощен
Данная беременность первая, наступила в естественном цикле
Результаты обследования:
Генетическая тромбофилия:
Протромбин G20210A гетерозиготная форма
PAI 4G/5G гомозиготная форма
«163G/Т» в гене A-субъединицы фактора XIII-гетерозиготная форма
Дальнейшая тактика- составлен алгоритм лечения, который включил предгравидарную подготовку и беременность.
Через 6 месяцев у пациентки наступила беременность завершившаяся счастьем - рождением ребенка.
Обсуждение:
Исследование на скрытые дефекты гемостаза у данной пациентки выявило мультигенную форму тромбофилии (мутация в гене протромбина в сочетании эндогеннымгипофибринолизом), как причину потери плода при доношенной беременности у здоровой первобеременной 27 лет.
Исход 2-й беременности-рождение здорового ребенка на фонепатогенетической терапии- является основанием для следующих тезисов:
Скрытые дефекты являются фактором высокого риска потери плода даже у не отягощенных соматически первобеременных женщин; -
всем беременным с профилактической целью важно провести скрининг-исследование-гемостазиограмма с Д-димером 1 раз в триместр (3 раза за беременность);
Это позволит назначить профилактическую, сохраняющую беременность терапию;
Доклиническая терапия, у пациенток с тромбофилией является наиболее эффективной.
АВТОРЫ: БАЙМУРАДОВА С.М. Д.М.Н., ВРАЧ АКУШЕР-ГИНЕКОЛОГ ВЫСШЕЙ КАТЕГОРИИ, ГЕМОСТАЗИОЛОГ, ЧЛЕН МЕЖДУНАРОДНОГО СООБЩЕСТВА ПО ТРОМБОЗУ И ГЕМОСТАЗУ ISTH ДЕМИДОВА Е.В. К.М.Н., ВРАЧ АКУШЕР-ГИНЕКОЛОГ, ГЕМОСТАЗИОЛОГ, ЧЛЕН МЕЖДУНАРОДНОГО СООБЩЕСТВА ПО ТРОМБОЗУ И ГЕМОСТАЗУISTH
Беременность, хоть и является естественным физиологическим состоянием для женщины, вызывает большую нагрузку на организм. С каждым годом мы, к сожалению, не молодеем, и наш организм с возрастом приобретает различные хронические заболевания. При поздней первой беременности повышаются риски угрозы выкидыша, гестозов.
Если у женщины есть какие-то заболевания, они усугубляются во время беременности. Поэтому, конечно, с медицинской точки зрения, желательно рожать до 30-35 лет. Но сейчас женщины, действительно, все чаще начинают рожать именно после 35 лет.
Какие обследования надо обязательно пройти при планировании беременности?
Обязательные обследования, независимо от возраста пациентки, которые надо пройти при планировании беременности, включают в себя:
Подберем и запишем
к врачу бесплатно
Скачать бесплатное приложение
Загрузить на Google Play
Доступно в App Store
- клинический анализ крови,
- биохимический анализ крови,
- коагулограмму,
- анализ гормонов щитовидной железы,
- общий анализ мочи,
- анализ на TORCH-инфекции,
- мазок на флору,
- цитологическое исследование шейки матки и цервикального канала,
- УЗИ органов малого таза, органов брюшной полости,
- УЗИ щитовидной железы,
- ПЦР-мазки на инфекции, передающиеся половым путем.
Репродуктивное здоровье будущего отца имеет значение, ему надо проходить какие-либо обследования?
Конечно, нужно. Желательно, чтобы мужчина не курил, не злоупотреблял спиртными напитками. Ему также надо сдать хотя бы общий анализ крови, биохимический анализ крови и мазки.
Спермограмму мы просим сделать, если у пары есть в анамнезе бесплодие или невынашивание беременности. Иногда выкидыши и неразвивающиеся беременности бывают связаны с плохим качеством сперматозоидов.
 Мужчинам также необходимо пройти обследование: сдать анализ крови, мазки, в некоторых случаях - спермограмму.
Мужчинам также необходимо пройти обследование: сдать анализ крови, мазки, в некоторых случаях - спермограмму. Почему у женщин часто не получается забеременеть после 35 лет?
Бесплодие бывает первичное и вторичное. При первичном бесплодии надо смотреть, не нарушен ли гормональный фон. Возможно, свою роль сыграли перенесенные и имеющиеся воспалительные заболевания, которые сопровождаются непроходимостью маточных труб. Некоторые пороки развития матки тоже становятся причиной бесплодия.
Вторичное бесплодие также имеет множество причин: инфекции, передающиеся половым путем, вирусы. Эти же причины часто приводят к бесплодию и у более молодых женщин. Но надо понимать, что с возрастом повышается процент невозможности зачатия, потому что овариальный резерв, т.е. запас яйцеклеток в фолликулах, резко снижается у женщин старше 35 лет.
После 30 лет об этом снижении еще рано говорить, если нет никаких фоновых предрасположенностей к бесплодию, а после 35 лет этот процесс заметно ускоряется. К тому же ухудшается качество самих яйцеклеток, т.к. накапливаются различные генетические поломки.
Правда, что у женщины определенный запас яйцеклеток на всю жизнь?
Да, у всех женщин есть определенный резерв яйцеклеток, который с каждым годом уменьшается и не восполняется.
Бывает так, что у женщин, которые планируют позднюю, с медицинской точки зрения, беременность, возникает какой-то психологический барьер? Они опасаются рожать?
Сейчас женщины, наоборот, психологически созревают иметь детей как раз после 30-35 лет. Нередко только к 40 годам женщина готова родить ребенка. Конечно, в этом возрасте у женщин бывает уже немало проблем со здоровьем. Многие строили карьеру, решали какие-то житейские проблемы, вот и откладывали рождение детей. Никто почти не переживает по поводу возраста - «Мне за 35, а я только решила рожать», такого нет.
В 25-26 лет в наши дни мало кто думает про детей: одни квартиру хотят купить и копят деньги, другие ипотеку хотят сначала выплатить. Но житейские проблемы никогда не закончатся, а когда женщины созреют для материнства, уже будет тяжело забеременеть и выносить ребенка.
Такая поздняя беременность повышает риск рождения ребенка с пороками развития?
К сожалению, да. Чем старше возраст будущих родителей, тем ниже качество яйцеклетки и сперматозоида. Поэтому значительно повышается риск хромосомных заболеваний, в том числе риск рождения малыша с , а также риск разных пороков развития ребенка.
В некоторых странах ЭКО после 42 лет не делают яйцеклеткой женщины, а берут донорскую яйцеклетку. Потому что вероятность рождения здорового ребенка очень низкая.
 Чем старше возраст будущих родителей, тем выше риск хромосомных заболеваний у малыша.
Чем старше возраст будущих родителей, тем выше риск хромосомных заболеваний у малыша.
Всегда учитывается возраст женщины. У молодых женщин, если нет абсолютных показаний к ЭКО, мы стараемся избежать этой процедуры, т.к. это колоссальная гормональная нагрузка на организм.
Есть ряд абсолютных показаний к процедуре ЭКО: непроходимость маточных труб, отсутствие маточных труб. Если спермограмма супруга плохая по определенным критериям, то это тоже является показанием к ЭКО.
Если у женщины после 35 лет это не первые роды, риски такие же остаются?
Нет, такая женщина не считается возрастной первородящей. Но риски есть всегда при любой беременности и родах. Бывает и так, что женщины после 35 лет лучше переносят беременность, чем в 25-30 лет.
Конечно, чем старше пациентка, тем определенные риски выше, и врачи более настороженно относятся к планированию и ведению такой беременности. Но осложнения во время беременности и родов довольно часто встречаются и у молодых женщин. Все это очень индивидуально.
Если у женщины были замершие беременности или выкидыши, и после 35 лет наконец наступает долгожданная беременность, есть шанс ее выносить?
Конечно. Но сначала надо определить, по какой причине была замершая беременность, тем более если это случалось неоднократно. Таких женщин после обследования мы специально готовим к беременности, и при выполнении этих условий беременность проходит благополучно.
Даже если женщина с невынашиванием в анамнезе случайно забеременела, мы продолжаем обследовать ее, искать причину замерших беременностей или выкидышей, и когда корректируем это, все заканчивается хорошо.

Как врачи смотрят на то, что женщины стали чаще рожать первого ребенка после 35 лет?
Врачи всегда помогут женщине. Но как специалисты мы, конечно, всегда рекомендуем пациенткам рожать первого ребенка до 30 лет. Природу никто не обманет. Чем моложе организм, тем легче женщине выносить беременность.
С годами не просто накапливаются хронические заболевания. Если они в спящем состоянии, то во время беременности все болезни начинают проявляться или обостряются. Во время беременности иммунитет обычно падает, плюс он ослабляется с возрастом.
За какое время до планируемой беременности желательно начинать обследования?
За 2-3 месяца. Если обнаружится какая-то проблема со здоровьем, врач успеет ее пролечить, подготовить женщину. Надо осознанно подходить к вопросу деторождения. И сейчас, к счастью, очень много пар приходят к врачу и говорят, что они планируют беременность. Это помогает избежать многих проблем.
Сколько стоит первичный прием гинеколога в вашей клинике? И можно ли у вас пройти все необходимые исследования?
Первичный прием акушера-гинеколога стоит 2200 рублей. В нашей клинике работает современная лаборатория, поэтому можно сдать все анализы и мазки на первом приеме. Также у нас можно сделать УЗИ.